La colonne vertébrale comprend les sections cervicale, thoracique et lombo-sacrée et se compose de 33 à 34 vertèbres situées les unes au-dessus des autres et reliées en une seule chaîne. Pour répartir uniformément la charge sur la colonne vertébrale lors de l'activité physique quotidienne et lorsque le corps est en position verticale, la colonne vertébrale présente des courbes physiologiques (normales). Deux courbes convexes vers l'avant dans les régions cervicale et lombaire (lordose) et deux courbes convexes vers l'arrière dans les régions thoracique et sacrée (cyphose). Entre les vertèbres se trouvent des disques intervertébraux - du cartilage, qui remplissent une fonction d'absorption des chocs et sont constitués du noyau pulpeux et de l'anneau fibreux qui l'entoure.
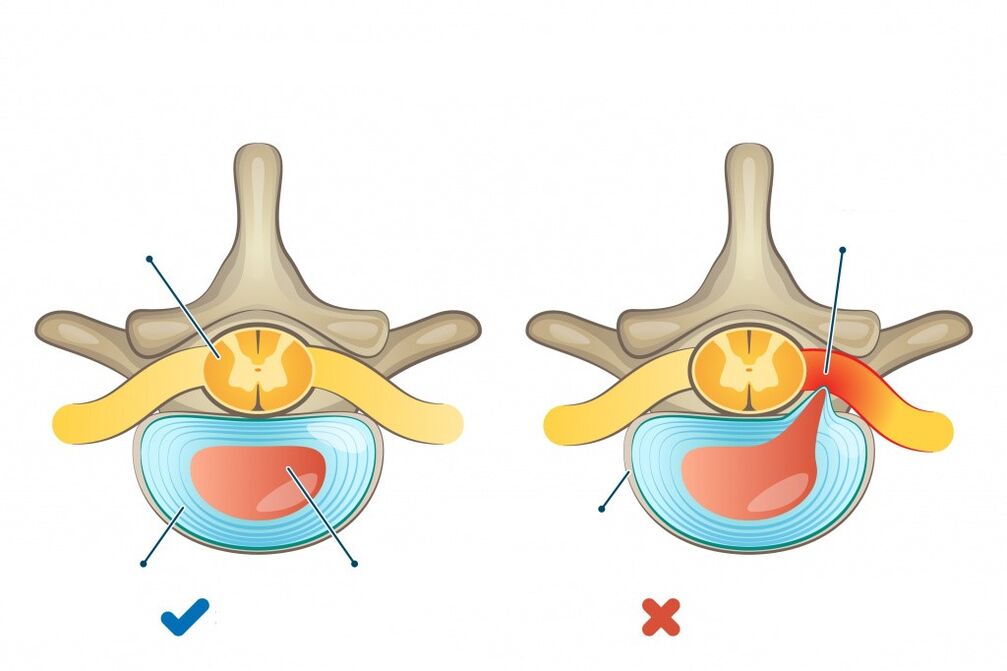
L'ostéochondrose de la colonne vertébrale est une maladie chronique caractérisée par le développement de modifications dégénératives-dystrophiques des disques intervertébraux avec implication ultérieure des vertèbres adjacentes et des tissus environnants dans le processus.
Actuellement, les médecins utilisent plus souvent le terme plus large de « dorsopathie » pour désigner les douleurs au dos et au cou, remplaçant parfois le concept d'« ostéochondrose » par celui-ci. La dorsopathie comprend des douleurs au niveau du cou (cervicalgie), du cou et de la tête (cervicocrânialgie), du cou et des épaules (cervicobrachialgie), des douleurs thoraciques (thoracalgie), des douleurs lombaires (lumbodynie), des douleurs lombaires irradiant vers la jambe (lumboischialgie).
Causes de l'ostéochondrose vertébrale
À ce jour, il n'existe pas de données exactes sur les causes des modifications dégénératives de la colonne vertébrale. Il existe un certain nombre de théories qui prennent en compte divers facteurs : involution (involution - développement inverse, mouvement vers l'arrière), mécanique, immunitaire, hormonal, dysmétabolique (métabolique), vasculaire, infectieux, fonctionnel et héréditaire. La plus courante est la théorie involutive, selon laquelle le vieillissement prématuré local (local) du cartilage et des os résulte de dommages mécaniques ou inflammatoires antérieurs. Selon cette théorie, le développement de modifications dégénératives de la colonne vertébrale est génétiquement prédéterminé et l'apparition de la maladie avec les manifestations cliniques correspondantes est due à l'influence de divers facteurs endogènes (internes) et exogènes (externes).
Le risque d'ostéochondrose augmente avec l'âge, en présence d'un excès de poids, d'un mode de vie sédentaire et d'une mauvaise forme physique, d'une part, et d'un travail physique pénible et d'une exposition aux vibrations, d'autre part.
La charge sur la colonne vertébrale augmente proportionnellement à l'augmentation du poids corporel, de sorte que les personnes en surpoids souffrent de surcharge même dans des conditions d'activité modérée ; la situation est aggravée par une tendance à l'inactivité physique due à une mauvaise tolérance à l'activité physique.
Le stress psycho-émotionnel, associé à un mode de vie sédentaire, provoque des tensions dans les groupes musculaires individuels, des modifications du tonus musculaire et des schémas de mouvement - posture, démarche. Le développement de la scoliose - courbure latérale de la colonne vertébrale, cyphose pathologique et lordose (exacerbation des courbures physiologiques) contribue également à la déformation des disques intervertébraux.
Classification de la maladie
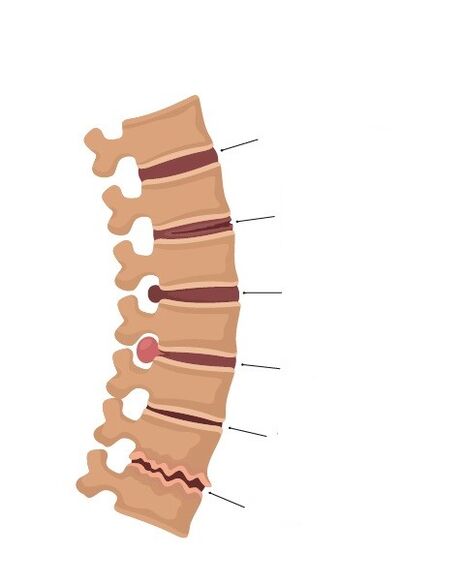
Par localisation :
- ostéochondrose de la colonne cervicale;
- ostéochondrose de la colonne thoracique;
- ostéochondrose de la colonne lombaire et sacrée.
Selon le stade de la maladie :
- exacerbation (nombre maximum de manifestations cliniques);
- rémission (absence de manifestations cliniques).
Selon les formations pathologiquement affectées, on distingue les structures affectées de la colonne vertébrale :
- Les syndromes réflexes - tensions réflexes des muscles innervés, ou troubles musculo-toniques (spasmes musculaires), vasculaires, végétatifs, dystrophiques - se développent lorsque les récepteurs de la douleur sont irrités.
- Les syndromes de compression se développent souvent sur fond de protrusion (bombement, saillie du disque intervertébral au-delà de la colonne vertébrale sans compromettre l'intégrité de l'anneau fibreux) ou de hernie discale due à la compression d'une racine nerveuse, de la moelle épinière ou d'un vaisseau (on distingue en conséquence la radiculopathie, la neuropathie, la myélopathie, le syndrome radiculo-ischémique).
Selon le stade d'évolution du procédé, on distingue :
- Stade du processus pathologique intradiscal (chondrose). Pendant cette période, un mouvement intradiscal du noyau pulpeux se produit. Le noyau pulpeux pénètre dans ses fibres externes à travers les fissures de l'anneau fibreux. En conséquence, les terminaisons nerveuses sont irritées et des douleurs apparaissent.
- Le stade d'instabilité, ou perte de capacité de fixation du disque affecté, lorsque la vertèbre sus-jacente est déplacée par rapport à la vertèbre sous-jacente. Durant cette période, des syndromes d'instabilité, des syndromes réflexes voire de compression peuvent se former.
- Le stade de formation d'une hernie discale intervertébrale est dû à une violation de l'intégrité de l'anneau fibreux, qui peut comprimer les formations neurovasculaires adjacentes, y compris la racine nerveuse spinale.
- Le stade de fibrose des disques intervertébraux et la formation d'excroissances ostéochondrales marginales des corps vertébraux, entraînant l'immobilité des vertèbres et une augmentation compensatoire de la surface de leur appui sur les disques défectueux. Dans certains cas, ces excroissances osseuses, comme les hernies discales, peuvent comprimer les formations neurovasculaires adjacentes.
Symptômes de l'ostéochondrose

Les symptômes de l'ostéochondrose dépendent de la zone endommagée de la colonne vertébrale et du degré de changements qui s'y produisent, et le fonctionnement des organes internes peut être altéré.
L'ostéochondrose de la colonne cervicale se caractérise par des douleurs au cou, qui s'intensifient lors des mouvements, irradient dans le bras et s'accompagnent d'un engourdissement des doigts.
Des plaintes de maux de tête dans la région occipitale, de vertiges, d'acouphènes, d'assombrissement des yeux ou de scintillement de taches devant les yeux sont possibles.
Lorsque la colonne thoracique est touchée, les patients peuvent ressentir des douleurs dans la région cardiaque, dans la région interscapulaire, qui durent longtemps, douloureuses ou pressantes, assez souvent aiguës, lancinantes, aiguës.
Ils peuvent survenir ou s'intensifier lors de respirations profondes, lors de flexions et de rotations du corps, en levant les bras, en éternuant, en toussant. Il peut y avoir une sensation d’engourdissement de la peau au niveau de la poitrine, de l’abdomen et du dos.
Avec l'ostéochondrose de la région lombo-sacrée, les patients notent une raideur des mouvements, des douleurs dans le bas du dos, qui peuvent irradier vers une ou les deux jambes, s'intensifient en se penchant, en tournant le corps, en marchant, en soulevant des objets lourds.
Troubles végétatifs possibles : frissons des jambes à température confortable pour le reste du corps, pâleur de la peau des jambes. Il y a une sensation d'engourdissement, de paresthésie (sensation de fourmillements) de la peau des jambes et des fesses.
Diagnostic de la maladie
Le diagnostic instrumental implique une radiographie de la colonne vertébrale pour exclure les blessures traumatiques, les anomalies structurelles congénitales et identifier les excroissances osseuses. L'étude est également réalisée avec des tests fonctionnels - prise de photos en flexion et en extension dans les régions cervicale et lombaire pour exclure un déplacement pathologique des vertèbres les unes par rapport aux autres.






















